Se define como el aumento anormal y persistente de
las secreciones vaginales.
CONCEPTO:
Se produce ya que en la vagina y en el cérvix (cuello del útero) se encuentran glándulas las cuales fabrican pequeñas cantidades de líquido el cual fluye fuera de la vagina cada día llevando consigo células viejas que han revestido la vagina. Esta es la manera como el cuerpo mantiene limpia la vagina.
Se produce ya que en la vagina y en el cérvix (cuello del útero) se encuentran glándulas las cuales fabrican pequeñas cantidades de líquido el cual fluye fuera de la vagina cada día llevando consigo células viejas que han revestido la vagina. Esta es la manera como el cuerpo mantiene limpia la vagina.
- Espesas, pastosas, líquidas
- Transparente, turbias, con sangre, blancas,
amarillas, verdes
- Inodoras o malolientes
La picazón de la piel de la vagina y el área circundante (vulva) se
puede presentar junto con el flujo vaginal. También puede ocurrir de manera
espontánea.
Las glándulas en el cuello del útero y las paredes
de la vagina normalmente producen un moco transparente. Esto es muy común en
mujeres en edad de procrear.
- Estas secreciones se pueden tornar de un color
blanquecino o amarillento al exponerse al aire.
- La cantidad de moco producido varía durante el
ciclo menstrual a medida que los niveles hormonales en el cuerpo cambian.
Diferentes tipos de infecciones pueden causar
picazón o un flujo en la vagina. Estos incluyen:
- Infecciones transmitidas durante el contacto
sexual, que incluyen la clamidia, la gonorrea (GC) y tricomoniasis.
- Candidiasis vaginal, causada por un
hongo.
- Bacterias normales que viven en la vagina y
que se multiplican en forma exagerada, causando un flujo gris y con olor a
pescado. Esto se denomina vaginosis bacteriana (VB) y a menudo no se
propaga por contacto sexual.
Otras causas de picazón y flujo
vaginal pueden ser:
- Menopausia y bajos niveles de
estrógeno, que pueden llevar a resequedad vaginal y otros síntomas (vaginitis atrófica).
- Tampón o cuerpo extraño olvidado, que puede
causar un olor fétido.
- Químicos que se encuentran en
detergentes, suavizantes de telas, aerosoles femeninos, ungüentos, cremas,
duchas y espumas anticonceptivas o jaleas o cremas, que pueden causar
irritación de la vagina o la piel alrededor de ésta.
Las causas menos comunes incluyen:
- Cáncer del cuello uterino o de la vagina.
- Afecciones cutáneas tales como vaginitis descamativa y liquen plano.
·
Flujo
normal en pacientes pediátricos
|
Tipo de
flujo
|
Semiología
|
|
Recién
nacida
|
Secreción vaginal blanquecina mucosa y
ocasionalmente sanguinolenta, disminuye durante las primeras semanas de vida
|
|
Prepúberes
|
Secreción mucosa sin mal olor, la que se acompaña
de eritema discreto que no produce sintomatología importante, producto de
mala técnica de aseo.
Desde un año antes de la aparición de la
menarca, puede apreciarse una secreción amarillenta, fácilmente
distinguible al no existir signos inflamatorios, ni fetidez.
|
|
Pubertad
|
Al final de la pubertad aparece secreción vaginal
mucosa sin mal olor y que no se acompaña de inflamación de la mucosa vulvar,
que es normal y se debe a la actividad hormonal, precediendo en 6 a 12 meses
a la menarca.
|
·
Flujo
vaginal a partir de la edad reproductiva
a) Flujo no irritante: Flujo que
no se acompaña de procesos inflamatorios groseros en el tramo genital bajo
(vulvitis, vaginitis, skenitis). Molesta porque obliga a frecuentes lavados y
al uso constante de apósitos. Es excepcional antes de la pubertad y poco
frecuente después de la menopausia.
|
Tipo de
flujo
|
Semiología
|
|
Mixorrea
en mujeres sin vida sexual
|
En la vagina, el flujo es mucoso, transparente,
abundante. Aumenta en el momento de la ovulación y en el premenstruo; es más
escaso después de la menstruación.
Se produce a nivel del cuello uterino,
único tramo del aparato genital que posee abundantes glándulas mucosas cuya
secreción está destinada a rellenar la cavidad cervical, impidiendo así el
ascenso de gérmenes y secreciones desfavorables a la cavidad uterina.
|
|
Flujo
normal en fase pre y ovulatoria
|
Moco filante y transparente en fase ovulatoria (producto de una
adecuada función hormonal ovárica) para facilitar la fertilidad.
|
|
Mixorrea
de las mujeres sexualmente activas
|
El moco es menos transparente, con leucocitos
abundantes y gérmenes asociados.
|
|
Flujo
en embarazo
|
Supresión de la mixorrea pura. La glera cervical
se convierte en tapón mucoso espeso, muy viscoso, destinado a una mejor protección
del contenido uterino.
|
|
Hidrorrea
|
Flujo seroso, fluido.
Es poco frecuente.
Su punto
de partida es el endometrio, rara vez el endosálpinx.
Sus causas son,
habitualmente, un proceso infectivo crónico no supurativo del endometrio o un
defecto hormonal.
En el embarazo, puede ser secundaria a un despegamiento de las deciduas directa y
refleja (hidrorreadecidual); la endometritis decidual. Post abortumo post partum,
también es causa de hidrorrea.
|
|
Metrorrea
quilosa
|
Es poco frecuente.
Puede ser debida a la
presencia de vasos linfáticos varicosos alrededor de los vasos iliacos.
|
|
Flujo
purulento no irritante
|
Es frecuente en la mujer sexualmente activa.
De
color blanco, amarillento o amarillo verdoso, acartona la ropa. Contiene
abundantes leucocitos, células de descamación epitelial y flora vaginal
impura.
Muestra variaciones ligadas al ciclo sexual.
|
b
Flujo irritante:
Todo flujo irritante es de
origen inflamatorio y al mismo tiempo sinónimo de vulvitis. Esta con frecuencia
se acompaña de vaginitis y hasta de cervicitis. Dichas afecciones pasarían
inadvertidas a la mujer que anteriormente tenía flujo si las secreciones no
actuaran produciendo una inflamación de la región vulvovestibular.
|
Tipo de
Flujo irritante
|
Semiología
|
|
Flujo
por Candida albicans
|
Secreción abundante, inodora, blanca, espesa,
salpicado de material caseoso o con la apariencia grumosa del queso cottage.
|
|
Flujo
por Tricomoniasis
|
Secreción vaginal copiosa, acuosa o espesa, verde
o amarilla, fétida, espumosa.
 |
|
Flujo
Gonocócico
|
Flujo purulento y profundo.
|
|
Flujo
de la colpitis estreptocócica
|
Secreción fluida y sanguinolenta
|
|
Flujo
de la vaginitis (colpitis) por bacterias inespecíficas, por lo general,
difteroides
|
Flujo de aspecto acuoso y casi siempre inodoro.
|
|
Flujo
en la vaginosis bacteriana
|
Aumento de la secreción vaginal, despide un olor
a amina o fétido y aumenta el olor después del coito; secreción profusa,
lechosa, no adherente.
|
|
Flujo
de la vaginitis inespecíficas (algunos la atribuyen a Haemophilus (Gardnerella) vaginalis
|
Secreción vaginal escasa. Leucorrea o secreción
vaginal fluida de color blanco-grisáceo.
|
· Flujo
pruriginoso en la senectud:
Flujo escaso y a menudo negado por la paciente
habituada, que fue más abundante en épocas anteriores.
·
Agentes
contenidos en el flujo
|
Agente
|
Constitución
|
|
Flora
vaginal normal
|
Bacterias de Döderlein, células superficiales de
descamación epitelial y muy escasos leucocitos.
|
|
Flora
vaginal anormal
|
Gérmenes inespecíficos, tanto más patógenos
cuanto mayor sea el número de leucocitos acompañantes; esta consideración es
aplicable a los restantes agentes microbianos o parasitarios.
|
|
Gardnerella o Haemophilus vaginalis
|
Bacilo pequeño de 0.5-1.5m; se le reconoce por
su abundancia, morfología y por cierta tendencia a recubrir, como si fueran
granos de arena, la superficie de algunas células vaginales de descamación
superficial.
|
|
Trichomonas vaginalis
 |
Protozoos flagelados de forma ovalada y tamaño
ligeramente superior al de los leucocitos.
Su identificación es más fácil en
fresco, por los movimientos que imprimen los flagelos.
La temperatura baja
del ambiente inactiva al parásito.
|
|
Candida albicans
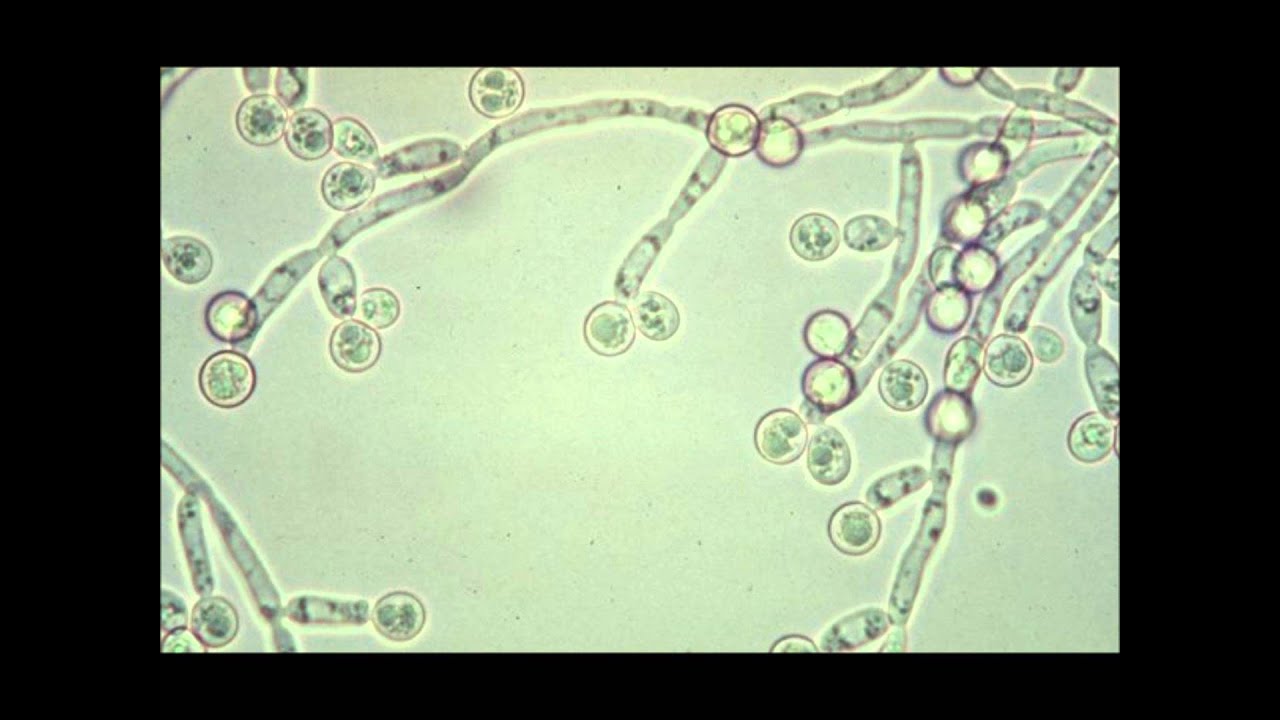 |
Son hongos, de los que existen gran número de
variedades; se los reconoce por la morfología de sus esporas o de sus
micelios.
|
CLASIFICACIÓN
· - CLASIFICACIÓN
ANATÓMICA
Mucosa cervical
Mucosa cervical
Es una mucosidad generada en el
Cérvix.
Mezcla de agua, glicoproteínas, proteínas similares a las séricas,
enzimas y sales inorgánicas.
El mucus cervical es más receptivo a los espermatozoides en el momento
de la ovulación al ser menos viscoso y más alcalino (pH =8.5). También aporta
la energía necesaria al espermatozoide y le protege del medio hostil de la
vagina y de los fagocitos.
· Liquido endometrial y tubario
·
Exudado de las glándulas de Bertholin y Skene
Glándulas de Bertholin: Secretan una pequeña cantidad de líquido que
ayuda a lubricar los labios vaginales durante la función sexual.
Glándulas de Skene: “Eyaculación
femenina” Creatinina, e fosfotasa ácida prostática FAP, la proteína PSA,
glucosa y fructosa.
·
Trasudado del epitelio escamoso vaginal con células
escamosas desprendidas
-CLASIFICACIÒN
ETIOLÓGICA
Clasificación
etiológica del flujo vaginal
Normal (fisiológico) el flujo vaginal normal es blanco, no homogéneo, inodoro,
pH que varía a lo largo de la vida, siendo en la edad reducto a de 3,5-4,2 y en
las situaciones de hipoestronismo, 6.
Ø Ovulación: el flujo aumenta durante la ovulación, es transparente y filante
gracias a la hiperproducción endocervical, durante el embarazo y con el
estímulo sexual
Ø Excitación sexual: Al principio la lubricación puede ser escasa. Sin
embargo, a medida que aumenta la excitación se humedecen cada vez más los
labios y la abertura de la. El flujo facilita la entrada del pene en la vagina;
la sequedad vaginal dificulta y hace doloroso el coito. La lubricación se
efectúa en un periodo de 10 a 30 segundos tras el comienzo de la estimulación.
2.- Patológico
Ø
No
infeccioso:
·
Alérgico:
Algunos agentes químicos o fármacos pueden causar flujo vaginal
·
Agentes
químicos o irritantes: Algunos jabones, desodorantes, cremas y espumas
anticonceptivas pueden aumentar el flujo vaginal.
·
Cuerpos
extraños: gasas, tampones, etc. producen
un flujo fétido
·
Metabólico:
Desórdenes metabólicos pueden alterar el flujo vaginal, como la diabetes.
·
Neoplasias
§
Benignas: Los miomas pueden causar flujo vaginal
§
Malignos
o
Carcinomas:
Flujo vaginal que no cesa, que puede ser pálido, acuoso, amarillente, con
sangre o de olor fétido.
Ø
Infeccioso
·
Bacterias:
§
Gardnerella
El flujo es de color gris, de muy mal olor (debido a la presencia de
aminas, putrescina y cadaverina), de baja viscosidad, homogénea y reviste casi
toda la pared vaginal y el introito vulvar. El pH es regularmente de 5 a 5.4.
·
Hongos
§
Micoplasmas
§
Candida albicans Gardnerella) el flujo es de color gris, de muy mal olor (debido a la
presencia de aminas, putrescina y cadaverina), de baja viscosidad, homogénea y
reviste casi toda la pared vaginal y el introito vulvar. El pH es regularmente
de 5 a 5.4
§
Chlamydia trachomatis : el flujo es de aspecto mucopurulento (de origen cervical)
·
Virus
§
Virus
del herpes simpe (VHS) produce un flujo abundante de color blanquecino.
·
Parásitos
§
Enterobius vermicularis Puede causar leucorrea además de prurito abundante e
irritación
§
Trichomonas vaginalis. El flujo es bastante líquido, de baja viscosidad,
maloliente (débil olor a amina), homogéneo y de color entre amarillo y gris,
espumoso y con burbujas de aire. Suele disminuir premenstrualmente y aumentar
una vez terminada la menstruación
AGENTES ETIOLÓGICOS QUE CAUSAN FLUJO
VAGINAL:
Candida albicans
Las candidiasis conforman el grupo más importante
de hongos (levaduras) patógenos oportunistas; Son la micosis sistémica más
común y el agente que la produce con mayor frecuencia es C. albicans.
Patogénesis: Al ser miembro de la flora
normal de la piel, las mucosas y las vías gastrointestinales, algunas especies
de Candida establecen colonias en las superficies mucosas de todos los seres
humanos poco después del nacimiento, y siempre existe el riesgo de una
infección endógena.
Cuadro clínico: Son amplias las
manifestaciones clínicas y dependerán si la candidiasis es cutánea o de
mucosas, o sistémica. En la infección sistémica, los signos y síntomas variarán
de acuerdo al sistema afectado.
En la infección de mucosas, en este caso, la
invasión de la mucosa vaginal por dichas levaduras, origina vulvovaginitis que
se caracteriza por eritema intenso, irritación y prurito en la vagina y vulva,
que pueden extenderse a los pliegues inguinales y periné. Es muy característica
la secreción vaginal o leucorrea, la cual puede fluctuar de una secreción
blanca ligeramente acuosa a un flujo blanco espeso y abundante (como requesón);
Además, se presenta disuria y dispareunia. Dichos signos y síntomas se
presentarán tras un periodo de incubación de 8 a 15 días en promedio.
Tratamiento: Se dispone de un amplio
abanico de opciones terapéuticas frente a la candidiasis; La candidiasis
mucocutánea mejora satisfactoriamente por medio de diversas cremas tópicas, o
pomadas que contengan antifúngicos azólicos (ketoconazol, clotrimazol,
econazol, etc.); las soluciones saturadas de bicarbonato de sodio también
funcionan.
En los tratamientos sistémicos se utiliza
nistatina, fluconazol, anfotericina B, caspofungina, anidulafungina,
voriconazol, posaconazol, flucitosina, itraconazol, terbinafina, etc.
Chlamydia trachomatis
Las bacterias C. trachomatis son células redondas
con diámetros entre 0.3 y 1 μm. La envoltura que rodea a las células incluye
una membrana externa trilaminar que contiene lipopolisacáridos y proteínas
similares a las de las bacterias gramnegativas. Una diferencia importante es
que la clamidia carece de la delgada capa de peptidoglucano entre las dos
membranas.
Son parásitos intracelulares obligados y no crecen
fuera de una célula eucariota. C. trachomatis tiene ribosomas y es capaz de
utilizar las vías comunes de producción de energía de las otras bacterias.
Ciclo de replicación: Implica
dos formas del microorganismo: una forma pequeña, resistente e infecciosa
conocida como cuerpo elemental y una forma de replicación intracelular más
grande y frágil conocida como cuerpo reticulado.
Patogénesis: La clamidia tiene tropismo
para las células epiteliales del endocérvix y el aparato genital superior de
las mujeres) y la uretra, recto y conjuntiva de ambos sexos. Las variedades que
causan linfogranuloma venéreo también se introducen a través de lesiones
cutáneas o de la mucosa.
Cuadro clínico: Infecciones genitales: El
espectro clínico de las infecciones de transmisión sexual por C. trachomatis es
similar al que se observa con Neisseriagonorrhoeae.
C. trachomatis puede causar uretritis y
epididimitis en varones y cervicitis, salpingitis y síndrome ureteral en
mujeres. Además, tres cepas de C. trachomatis causan linfogranuloma venéreo,
una enfermedad de transmisión sexual diferente.
La uretritis por C. trachomatis se manifiesta con
disuria y secreción ureteral poco viscosa. Las infecciones del cuello uterino
pueden producir leucorrea, pero suelen cursar asintomáticas. En 5 a 30% de los
casos de mujeres infectadas se observa la forma ascendente de la infección como
salpingitis y enfermedad inflamatoria pélvica.
Tratamiento: Las cepas de C. trachomatis
son sensibles a tetraciclinas, macrólidos y compuestos relacionados, así como a
algunas fluoroquinolonas.
La azitromicina es el tratamiento de primera línea
porque se administra en dosis oral única para infección por C. trachomatis que
no corresponde a linfogranuloma venéreo. La eritromicina se utiliza en mujeres
embarazadas y lactantes porque el tratamiento con tetraciclinas puede ocasionar
tinción dental y hay menos experiencia con fármacos más nuevos. La doxiciclina
es una alternativa para C. trachomatis y es el fármaco preferido para el
tratamiento del linfogranuloma venéreo.

Neisseria Gonorrhoeae
La Neisseria gonorrhoeae es un coco (gonococo)
gramnegativo inmóvil de casi 0.8 μm de
diámetro que suele disponerse en pares (diplococos). Estos gonococos oxidan
sólo glucosa y tienen antígenos diferentes a los de otras neisserias; Además
producen colonias más pequeñas que las demás neisserias.
Patogénesis: La gonorrea se transmite
exclusivamente mediante el contacto sexual, a menudo por mujeres y varones con
infecciones asintomáticas. La infecciosidad del microorganismo es tal que la
posibilidad de adquirir la infección por un solo contacto con una pareja sexual
infectada es de 20 a 30% para los varones y del 50% para las mujeres.
Los gonococos atacan a las mucosas del aparato
genitourinario, el ojo, el recto y la faringe, produciendo supuración aguda que
puede desencadenar invasión de los tejidos; esto se acompaña de inflamación
crónica y fibrosis. En los varones suele haber uretritis con pus amarillenta y
disuria. El proceso puede extenderse hacia el epidídimo. A medida que cede la
supuración en la infección se presenta fibrosis, lo cual a veces desencadena
estenosis uretral; Sin embargo, la infección uretral en los varones puede ser
asintomática.
En las mujeres, la infección primaria es en el
conducto endocervical o cuello uterino
debido a que las bacterias infectan las células del epitelio cilindrico
del endocérvix, y se extiende hasta la uretra y la vagina, dando lugar a una
secreción mucopurulenta. Luego puede avanzar a las trompas uterinas y causar
salpingitis, fibrosis y obliteración de las trompas de Falopio, ocasionando, en
consecuencia, esterilidad (en 20% de los casos de salpingitis gonocócica); Sin
embargo, la cervicitis gonocócica crónica a menudo no produce síntomas.
Cuadro clínico: Tras un periodo de
incubación de 2 a 5 días, las pacientes sintomáticas experimentan generalmente
flujo vaginal (purulento, de color amarillento y a veces sanguinolento),
disuria y dolor abdominal. En una proporción de entre el 10% y el 20% de las
mujeres se observa infección ascendente, como salpingitis, abscesos tuboováricos
y enfermedad inflamatoria pélvica;
además de vaginitis y cervicitis. Sin embargo, en las mujeres, la
gonorrea produce síntomas muy leves y muchas veces imperceptibles.
En el hombre se restringe principalmente a la
uretra. Después de los mismos días de incubación aparecen un exudado uretral
purulento y disuria. Si se complica puede dar lugar a uretritis y prostatitis.
Alrededor del 95% de los hombres infectados tienen síntomas agudos.
Tratamiento: Actualmente se administra
ceftriaxona en los casos sin complicaciones. Tradicionalmente la penicilina ha
constituido el antibiótico de elección; sin embargo, ya no se utiliza debido la
resistencia que ha generado la bacteria. De igual manera, ha generado resistencia a tetraciclinas, eritromicina y
fiuoroquinolonas, como ciprofloxacino. No se dispone de vacunas en la
actualidad.
Trichomona vaginalis:
Es un protozoario flagelado de vías
genitourinarias, existe sólo en la forma de trofozoíto (no se conoce una etapa
de quiste). Posee cuatro flagelos libres que nacen de un solo pedículo y un
quinto flagelo que forma una membrana ondulatoria. Es piriforme, y tiene en
promedio 20 μm de largo y 10 μm de ancho.
Patogénesis: T. vaginalis es un parásito
de transmisión sexual y muchas infecciones son asintomáticas o de poca intensidad
en mujeres y varones. En las mujeres la infección por lo común se circunscribe
a la vulva, la vagina y el cuello uterino, pero no abarca el útero
Cuadro clínico:Las superficies mucosas
pueden estar sensibles, inflamadas, erosionadas y cubiertas por una capa de
secreción de color crema o amarillento, espumosa.
Los signos y síntomas en las mujeres, además de la
secreción vaginal abundante, incluyen dolor local a la palpación, prurito y
ardor en la vulva.
En los varones puede infectar la próstata, las
vesículas seminales y la uretra.
En promedio, 10% de los varones infectados
presentan una secreción uretral blanquecina y acuosa.
Epidemiología: Se transmite durante el
coito, pero algunas infecciones pueden provenir de fómites como toallas
contaminadas, equipo para limpieza íntima de la mujer, instrumentos de
exploración y otros objetos.
En las mujeres, la infección por T. vaginalis a
menudo se asocia a la pérdida de bacilos de Dôderlein productores de ácido
vaginal.
Periodo de incubación: De 5 a
28 días.
Tratamiento:El fármaco de elección es el
metronidazol. Deben tratarse los dos miembros de la pareja para evitar la
reinfección .Se ha descrito resistencia al metronidazol, por lo que puede
necesitarse un nuevo tratamiento a dosis superiores. Recientemente la Food and
DrugAdministration (FDA) ha aprobado el tinidazol para el tratamiento de la
tricomoniasis en adultos.
Herpes simple
Patogénesis: El VHS (Virus del Herpes Simple)
inicialmente infecta las células mucoepiteliales y se replica en ellas,
infectándolas, y posteriormente establece una infección latente en las neuronas
que las inervan, desplazándose por transporte retrógrado hasta un ganglio.
Puede afectar a la mayoría de tipos de células humanas.
Diversas enfermedades se relacionan con la
infección por los herpesvirus. La infección primaria pueden implicar diferentes
tipos de células y presentar diferentes cuadros clínicos. VHS-1 y VHS-2
infectan a las células epiteliales y establecen infecciones latentes en las
neuronas. El tipo 1 se relaciona con lesiones bucofaríngeas y produce “herpes
febril”. El tipo 2 infecta principalmente la mucosa genital y es la causa
principal del herpes genital. Además, ambos producen enfermedades neurológicas.
Cuadro clínico: Los HSV intervienen en una
amplia gama de enfermedades. En el caso del herpes genital, se presentan lesiones vesiculoulcerosas del
pene en el varón o del cuello uterino, la vulva, la vagina y el perineo de la
mujer. Las lesiones (pequeñas ampollas) son muy dolorosas y suelen acompañarse
de fiebre, ataque al estado general, disuria y linfadenopatía inguinal.
Las recidivas de infecciones herpéticas genitales
son frecuentes y tienden a ser leves. Aparece un número limitado de vesículas y
cicatrizan en unos 10 días. El virus es eliminado durante sólo algunos días.
Independientemente de la presencia o ausencia de síntomas, una persona que
disemina el virus puede transmitir la infección a sus parejas sexuales.
Tratamiento: Varios fármacos antivirales
han resultado eficaces contra las infecciones por HSV, entre ellos, aciclovir,
valaciclovir y vidarabina. Todos son inhibidores de la síntesis de DNA viral.
Los fármacos pueden suprimir las manifestaciones
clínicas, abreviar el tiempo transcurrido hasta la cicatrización y disminuir
las recidivas de herpes genital (acorta la evolución de la enfermedad
recurrente). Sin embargo, no se dispone de ningún tratamiento farmacológico que
pueda eliminar la infección latente, por lo tanto el VHS persiste en los
ganglios sensoriales.
Gardnerella vaginalis
Es un baciloanaerobio facultativo de 2μmpropio de
la flora vaginal, es uno de los microorganismos que más influye en la
vaginosis, junto muchas otras bacterias, entre los que se encuentran:
estreptococo α-hemolítico, estreptococos anaerobios (peptoestreptococos),
especies de Prevotella, clostridios, Ureaplasmaurealyticum y en ocasiones
especies de Listeria o Mobiluncus forman la flora normal de la vagina
Patogénesis: No se le considera agente
etiológico como tal, ya que simplemente es un comensal en su hábitat natural,
sin embargo, cuando los lactobacilos (Lactobacillusacidophylus,
microorganismos predominantes que contribuyen a mantener el pH vaginal ácido y
prevenir en buena medida el establecimiento de otros microorganismos
potencialmente nocivos en la vagina) se suprimen por administración de
antimicrobianos o cuando se altera el equilibrio de la flora bacteriana
vaginal, las acumulaciones de Gardnerellavaginalis (principalmente), pueden
llegar a formar colonias de hasta 5 cm. provocando, en consecuencia,
alteraciones patológicas.
Cuadro clínico:Los signos característicos
encontrados son una secreción blanquecina o blanca-grisácea, de consistencia
lechosa; es abundante, de olor fétido, referido por las pacientes como “olor a
pescado”, debido a la producción de aminas por las bacterias vaginales (estas
aminas se volatilizan cuando aumenta el pH, lo cual sucede en presencia de
semen, por lo que el olor puede intensificarse después de una relación sexual).
También se reporta dispareunia, prurito y dolor vaginal. Habitualmente no se
aprecian signos de inflamación y el cérvix se observa normal.
Sin embargo, se estima que alrededor del 40 al 50%
de las pacientes cursan asintomáticas.
Tratamiento: El tratamiento en las mujeres es a
base de antibióticos y no es necesario tratar a la pareja.Los antibióticos con
actividad anaerobia son efectivos. El metronidazol (oral y vaginal), la
clindamicina y la ampicilina son los más utilizados. De igual forma se pueden
utilizar tratamientos tópicos intravaginales a base de clindamicina o geles de
metronidazol. En algunos casos se sugieren probióticos. También se han
propuesto lactobacilos vaginales y gel de ácido láctico para restaurar el
equilibrio de la flora vaginal.
CARACTERÍSTICAS FÍSICAS
Flujo: es
toda pérdida no hemática que sale por los genitales.
Leucorrea: flujo
blanco.
Mixorrea: mucoso
y transparente.
Xantorrea: si
es amarrillo.
Clororrea: si
es verde.
Hidrorrea; si
es acuoso.
Quilorrea: si
quiloso.
Flujo no irritante: No se acompaña de procesos
inflamatorios.
Mixorrea: El flujo es mucoso,
transparente, abundante, aumenta con la ovulación y premenstrual, es más escaso
después de la menstruación. Se produce a nivel del cuello del útero.
Hidrorrea: Flujo seroso, fluido.
Es poco frecuente. Su punto de partida es el endometrio. Sus
causas son habitualmente, un proceso infectivo crónico no supurativo del
endometrio o un efecto hormonal.
Metrorrea Quilosa: Es poco
frecuente. Puede ser debida a la presencia de vasos linfáticos varicosos
alrededor de los vasos iliacos.
Flujo Purulento no irritante: se
ve en mujeres sexualmente activa, de color blanco, amarillento o amarrillo
verdoso, acartona la ropa, contiene muchos leucocitos.
Flujo Irritante: es
de origen inflamatorio, y sinónimos de vulvitis, se acompaña de vaginitis
(flujo acuoso e inodoro).
Flujo pruriginoso en la senectud: es
escaso y negado por la paciente.
Prurito Vulvar: síntoma
de infecciones, en la cara interna de los grandes y pequeños labios, clítoris,
y ano.
CARACTERÍSTICAS
SINTOMÁTICAS
Características
del flujo vaginal normal:
·
Trasudado de secreciones de pared vaginal y moco
cervical
·
Transparente
·
Mucoso
·
Blanco-Amarillento
·
Inodoro
·
Homogéneo
·
pH 3.8-4.5
·
1-4 mL cada 24 hrs.
Factores
que pueden influir en el flujo vaginal fisiológico.
|
Edad
|
Factores
Locales
|
|
Pre-pubertad
|
Ovulación (Menstruación)
|
|
Reproductiva
|
Post parto
|
|
Post-menopausia
|
Semen
|
|
Hormonas
|
Hábitos personales e higiene.
|
|
Anticonceptivos hormonales
|
Excitación sexual
|
|
Cambios hormonales cíclicos
|
|
|
Embarazo
|
|
Las
causas de la secreción vaginal
Fisiológico:
·
Los bebés recién nacidos pueden tener una pequeña
cantidad de flujo vaginal, a veces mezclada con un poco de sangre, debido a los
altos niveles de estrógeno circulante materno. Esto debe desaparecer a las
dos semanas de edad.
·
Durante los años reproductivos de los niveles
fluctuantes de estrógeno y progesterona durante todo el ciclo menstrual afectan
a la calidad y cantidad de moco cervical que es percibido por las mujeres como
un cambio en su flujo vaginal. Inicialmente, cuando el estrógeno es bajo,
el moco es espeso y pegajoso. Como los niveles de estrógeno aumentan, el
moco se hace cada vez más clara, más húmedo y más elástico. Después de la ovulación,
hay un aumento en el espesor y la pegajosidad de la mucosa una vez más.
· En la menopausia la cantidad normal de flujo
vaginal disminuye a medida que los niveles de estrógeno disminuyen.
Epidemiología
· La causa más común de flujo vaginal patológico en
mujeres en edad fértil es la vaginosis bacteriana, 50% de los casos de vaginosis bacteriana son
asintomáticos por lo que la prevalencia real es desconocida.
·
Candidiasis vulvovaginal afecta aproximadamente al
75% de las mujeres en algún momento de su vida reproductiva. 40-50% tienen
dos o más episodios y 10 a 20% pueden
albergar Candida spp. asintomática en cualquier momento.
Valoración
·
Una historia clínica y sexual completa se debe
buscar con una nota en particular de la naturaleza de la descarga; lo que ha
cambiado, olores, inicio, duración, color, consistencia, y los síntomas
asociados estos pueden incluir picazón, dispareunia superficial o disuria,
dolor abdominal , dispareunia profunda, sangrado anormal, disuria, fiebre.
· Se debe de considera también medicaciones
concurrentes por ejemplo; antibióticos, corticosteroides. Los tratamientos
previos utilizados ya sea con receta y de venta libre, y condiciones médicas
por ejemplo, diabetes, inmunodepresión.
Los
síntomas que sugieren que la descarga es anormal incluyen:
·
Un derrame que es más pesado de lo habitual.
·
Un derrame que es más grueso de lo habitual.
·
Descarga similar a pus.
·
Blanca y descarga grumoso.
·
Grisácea, verdosa, amarillenta o secreción
sanguinolenta.
·
Con mal olor (pescado o carne podrida) de descarga.
·
Una descarga acompañado por sangriento, picazón,
ardor, un sarpullido o dolor.
|
Flujo Infectado
|
Causas ajenas
|
|
Causas comunes
|
Causas comunes
|
|
Organismos:
|
Tampón o condón retenido
|
|
Cándida albicans
|
Iirritacion por químicos
|
|
Trichomonasvaginalis
|
Respuesta alérgica
|
|
Chlamydia trachomatis
|
Ectropión
|
|
Neisseriagonorrhoeae
|
Polipoendocervical
|
|
Condiciones:
|
Dispositivo intrauterino
|
|
Vaginosis bacteriana
|
Cambios atróficos
|
|
Enfermedad inflamatorio pélvica aguda
|
Causas menos comunes:
|
|
Infeccion pélvica post-operatoria
|
Trauma físico
|
|
Sepsis Postaborto
|
Fistula vesicovagial
|
|
Sepsis puerperal
|
Fistula rectovaginal
|
|
Causas menos comunes:
|
Neoplasia
|
|
Virus del papiloma humano
|
|
|
Sifilis Primaria
|
|
|
Mycoplasmagenitalium
|
|
|
Ureaplasmaurealyticum
|
|
Otros factores causantes del
aumento del flujo vaginal:
·
Factores predisponentes como enfermedades
metabólicas (diabetes).
·
Uso prolongado de antibióticos (alteración de la
flora vaginal).
· Modificación del medio vaginal por el uso de
lavados, tampones diafragmas o dispositivos intrauterinos (DIU).
·
Higiene defectuosa o exagerada.
·
Uso de desodorantes íntimos.
·
Presencia de manifestaciones psicosomáticas.
CUADRO CLÍNICO VULVOVAGINITIS
A las
niñas, con frecuencia les resulta difícil describir sus sensaciones vulvares
como prurito, dolor o sensación urente. Puede que sólo transmitan que sienten
molestias. Los padres a veces perciben que la niña llora cuando orina, se
rasca, se toca a menudo o se mueve inquieta cuando está sentada por que trata
de rascarse la vulva irritada. El pediatra suele haber valorado a la niña para
descartar una infección del tracto urinario y oxiurios. Los síntomas
vulvovaginales de cualquier tipo en una niña pequeña deben llevar a descartar
un posible abuso sexual.
Otros
síntomas frecuentes son:
- Irritación genital
- Mal olor vaginal
- Disuria (ardor al orinar)
- Leucorrea
- Disconfor vaginal
- Prurito
- Edema
- Irritación vulvar (vulvitis)
- Dispareunia (dolor durante el coito)
- Fisuras
No hay comentarios:
Publicar un comentario